Alajäsemete veenilaiendid on probleem, mis ületab enam kui 60% maailma elanikkonnast. Ladinakeelsest "varix" terminit "veenilaiendid" tõlgendatakse kui "laienemist". Siit tuleneb patoloogilise seisundi määratlus - alajäsemete ja vaagnaelundite veenide valendiku laienemine, mis halvendab märkimisväärselt verevoolu anumates ja halvendab vastavalt patsiendi üldist seisundit. Allpool olevas materjalis käsitleme veenilaiendite põhjuseid, haiguse võimalikke tüsistusi ja peamisi patoloogiaga toimetuleku viise.
Põhjused ja riskitegurid: kõik on sellele vastuvõtlikud
Tähtis:kui veenilaiendid mööduvad alla 25-aastastest noortest, siis siin toimub sooline jaotus 50: 50. See tähendab, et nii poisid kui tüdrukud on võrdselt haiged. Küpsemas eas on naistel veenilaiendid sagedamini raseduse ja vanusega seotud oluliste hormonaalse taseme muutuste tõttu.
Kui arvestada veenilaiendeid seestpoolt, siis anatoomiliselt toimub veenide valendiku laienemine verevoolu reguleerivate veeniklappide talitlushäire tõttu. Rikked klapid ei sulgu iga südamelöögiga täielikult. Selle tulemusel liigub jõnksatades südamest tulev veri raskusjõu mõjul alajäsemetele.
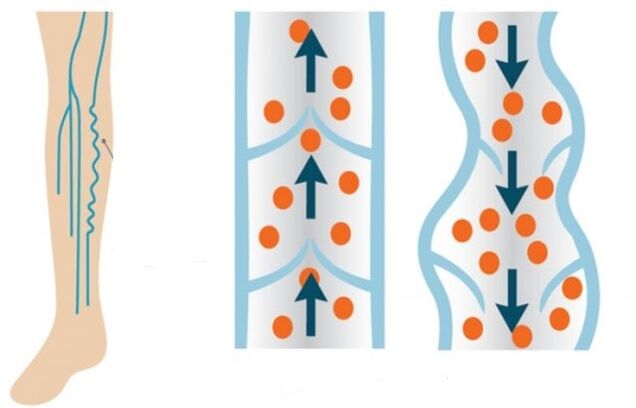
Tavaliselt peaksid ventiilid sulguma ja võimaldama verd osade kaupa jalgadele voolata. Kuid kahjuks siseneb verevool jalgadesse intensiivsemalt ja vastupidises suunas liigub klapisüsteemi sama halva toimimise tõttu vähem intensiivselt. Verega ülevoolavad jalgade veenid kaotavad aja jooksul elastsuse ja venivad.
Peamised veresoonte patoloogilise seisundi tekkimist soodustavad tegurid on:
- geneetiline komponent (haigust saab nakatada perekonnas oleva nais- või meessoone kaudu);
- ülekaaluline;
- edasi lükatud rasedused;
- passiivne elustiil;
- liigne füüsiline aktiivsus;
- suitsetamine ja alkoholi joomine;
- hormonaalsed häired.
Meeste probleemid
Kui arvestada veenilaiendite põhjuseid, sõltuvalt patsiendi soost, siis meestel ja naistel on need mõnevõrra erinevad. Täpsemalt öeldes on kõik eri sugupoolte esindajad altid teatud harjumustele, mis varem või hiljem võivad provotseerida alajäsemete anumate patoloogiat. Nii et meeste jaoks on riskitegurid järgmised:
- jõuharjutused raskuste tõstmisega kükipositsioonilt;
- ülekaal ja rasvumine;
- tasakaalustamata toitumine, mis provotseerib sagedast kõhukinnisust;
- neerude patoloogilised protsessid (erineva etioloogiaga kasvajad);
- kubemesong;
- istuv töö;
- suitsetamine ja alkoholi joomine.
Tähtis:mehi ei iseloomusta mitte ainult alajäsemete veenilaiendite, vaid ka spermatosoosi veenilaiendite areng. Seda patoloogiat nimetatakse varikoceeliks. Selline seisund on pärilik, see tähendab, et see on eranditult geneetiline ja seda ei takista isegi tõhustatud ennetusmeetmed. Varikocele all kannatab ainult 2-4% meestest. Patoloogia põhjuseks on meeste suguelundite asümmeetriline anatoomiline asukoht ja struktuur.
Tulenevalt asjaolust, et mehed kannatavad vale alatuse all või neil pole haiguse alguses võimalust spetsialisti külastamiseks, on veenilaiendid nende jaoks raskemad kui naistel.
Naiste veenilaienditel on oma seadused
Naiste jaoks on veenilaiendid rohkem "tuttavad" kui meestel. Enam kui 80% naistest kannatab jalgade vaskulaarse patoloogia all. Pealegi kuuluvad riskirühma õiglasem sugu, kes eelistavad seda elustiili või kellel on järgmised tingimused:
- seljas kitsad kõrge kontsaga kingad;
- istuv või seisev töö;
- pärilik eelsoodumus;
- hormonaalse taseme muutused raseduse ajal või autoimmuunhaigustega;
- seljas liiga kitsas aluspesu, teksad;
- suitsetamine;
- väike puu- ja köögiviljade osakaal toidus (pidevad dieedid ja nälg);
- armastus päevitamise vastu (sagedased külastused solaariumis või viibimine otsese päikesevalguse käes);
- järsk kaalutõus;
- vähene liikuvus.
Rasedus on koht, kus "koer on maetud"
Isegi kui veenilaiendite ilminguid, mille põhjused ja ravi peaks kindlaks määrama ja määrama ainult fleboloog, naisel esialgu ei täheldata, ilmneb see raseduse ajal 30% juhtudest. Siin peitub peamine lõks kasvavas lootes ja koos sellega ka emakas, mis pigistab intensiivselt vaagnaelundeid. Selle tagajärjel on alakeha vereringe oluliselt häiritud. Vere tagasivool jalgadelt ülespoole on keeruline. See mõju jalgade sügavatele veenidele toob kaasa asjaolu, et anumad on nii laiuse kui ka pikkusega aktiivselt venitatud.
Lisaks emakaorgani kasvule ja vaagnaelundite anumatele avalduvale survele tekivad rasedate naiste veenilaiendid ka selliste tegurite mõjul:
- Suurenenud vere hüübimine. Seega kindlustab loodus naist suure verekaotuse eest sünnituse ajal. Paksem veri liigub veenide kaudu raskemini.
- Hormooni progesterooni taseme tõus, mis viib emaka lihaste ja veresoonte lõdvestumiseni, nii et see võib loote kasvades vabalt ja ilma toonita suureneda. Kuid samal ajal lõdvestuvad ka ülejäänud anumate seinad. Veenid muutuvad vähem elastseks ja paks veri venitab nende seinu juba progesterooni nõrgestatud kujul.
- Vererõhu tõus loote paremaks hapnikuvarustuseks. Selle tulemusena püüab keha lõdvestunud anumate kaudu kiiresti paksu verd juhtida. Selle maht jalgades suureneb tänu sellele.
- Rase naise vähene liikuvus koos kõhu kasvuga. See viib vere stagnatsiooni jalgades ja vaagnaelundites.
Veenilaiendite tüsistused
Kui veenilaiendeid ei ravita ja neile ei pöörata tähelepanu, võivad aja jooksul patsiendil tekkida väga tõsised komplikatsioonid, mis võivad vajada isegi täieõiguslikku kirurgilist sekkumist. Halvimal juhul võib patsient haige jäseme amputeerida. Allpool käsitleme veenilaiendite kõige tavalisemaid ja ohtlikumaid tüsistusi.
Krooniline venoosne puudulikkus
Sellise tüsistuse tekkimisega tekib veeniklappide aktiivne rike. Veelgi enam, patoloogiline protsess jaguneb neljaks etapiks:
- Null. Patsient tunneb pärast rasket päeva jalgades kerget turset ja harva valulikkust.
- Esiteks. Naha pinnal visualiseeritakse laienenud anumate venoosne võrk.
- Teiseks. Pundunud veenid koos verehüüvete ja sõlmedega on selgelt nähtavad. Põletike veenide kohtades on nahapiirkondade punetus, sügelus, haavandid.
- Kolmandaks. Põletikuliste veenidega jalgadel moodustuvad troofilised haavandid.
Tähtis:kroonilise venoosse puudulikkuse tunnused on jalgade sügelus, valulikkus, põletustunne pikaajalisel istumisasendis, tursed, öökrambid.
Pindmiste veenide tromboflebiit
Sellisel juhul tekib patsiendil kalduvus verehüüvete tekkeks. Tromb blokeerib aktiivselt veenide valendiku, muutes vere voolamise raskeks. Enamasti paiknevad verehüübed reie alumise kolmandiku või jala ülemise kolmandiku anumates. Venoosse tromboflebiidi sümptomid on:
- jalgade naha punetus trombide moodustumise kohtades;
- valu jalgades;
- palpatsioonil - kõvastumine veenides.
Tähtis:tromboflebiidiga on vaja kanda kompressioonsukaid. Kompressioonivalemi peaks valima spetsialist - angio-kirurg või fleboloog.
Troofiline haavand
See tüsistus avaldub juba venoosse puudulikkuse hilisemates etappides. Esiteks areneb patsiendil suurenenud veresoonte läbilaskvus. Nahapinnale moodustub lakilaadse pinnaga valkjas tihend. Selle all moodustub haavand. Põletikupiirkonna vähima vigastuse korral avatakse haavand ja algab eksudaadi eraldamine. Voolav haav võib olla sekundaarselt nakatunud, mis viib mädaste põletikuliste protsessideni.
Tähtis:selles seisundis on kõigepealt vaja haava täielikku paranemist ja alles pärast seda tehakse kahjustatud anumate eemaldamiseks täieõiguslik kirurgiline sekkumine.
Kopsuemboolia
Sama ohtlik komplikatsioon, mille korral tromb eraldub põletikulisest veenist ja liigub kopsuarteri suunas. See arter on otseselt seotud verevoolu korraldamisega väikeses ringis, mõjutades südame paremat vatsakest. Kui irdunud trombi läbimõõt on väiksem kui arteri valendik, liigub tromb kopsuarteri harudesse, provotseerides kopsuturset või infarkti. Sellisel juhul tunneb patsient märkimisväärset valu rinnus. Samuti ilmnevad verega segatud märg köha, kehatemperatuuri tõus ja nõrkus. Kui trombi läbimõõt on võrdne kopsuarteri valendiku läbimõõduga, on patsiendil kohene ummistus ja surm.
Vere hüübimise võib põhjustada järgmised tingimused:
- kirurgiliste sekkumiste läbiviimine;
- onkoloogia;
- südamepuudulikkus;
- pikk voodirežiim.
Konservatiivne ja kirurgiline ravi
Veenilaiendeid saab ravida nii konservatiivselt kui ka operatiivselt, sõltuvalt patoloogia staadiumist ja patsiendi seisundist. Konservatiivse ravi korral on näidustatud flebotooniliste ravimite manustamine. Väliselt kasutatakse hobukastanil põhinevaid geele ja venotoonilisi salve. Tuleb mõista, et konservatiivne ravi toimib ainult veenilaiendite kõige algfaasis.
Veenilaiendite veenide konservatiivse ravi täiendavate meetmetena on näidatud füüsiline aktiivsus (kõndimine) ja kompressioontrikoo kandmine.
Minimaalselt invasiivsed ja kirurgilised ravimeetodid
Kui veenilaiendite ja veenipuudulikkuse protsess on läinud kaugele, siis patsiendi seisundi parandamiseks pöörduvad nad minimaalselt invasiivse või täieõigusliku kirurgilise sekkumise poole. Minimaalselt invasiivsed sekkumismeetodid hõlmavad järgmist:
- Skleroteraapia. Sellisel juhul süstitakse patsiendi veenilaiendi valendikku õhuke insuliinnõela abil spetsiaalne skleroseeriv ravim. Süstitud aine põhjustab kõigepealt põletikku ja seejärel haige veeni skleroosi. Haige anuma valendik lihtsalt kasvab üle. Tehnikal on pigem kosmeetiline toime, kuid see ei lahenda patoloogia probleemi (põhjust) ise. Pärast skleroteraapiat on võimalikud ägenemised. Sellise sekkumise vastunäidustused on rasedus, imetamine ja ravimi komponentide talumatus.
- Eemaldamine. Selle meetodi abil eemaldatakse haigestunud veen kõige õhema sondi abil. Kirurgilise sekkumise eripära on see, et on võimalik eemaldada ainult anuma haige osa, jättes selle terved osad. Operatsioon viiakse läbi kahe endoskoopilise punktsiooniga, mis paiknevad põletikulise anuma saidi mõlemal küljel. See tähendab, et armid ja armid pärast sellist sekkumist ei ole nähtavad.
- Mikroblebektoomia. Haigestunud veeni eemaldamine toimub ka naha mitme väikese sisselõike kaudu.
- Laseri hüübimine. Haige anuma valendiku kokkupuude laseriga. Selle tulemusena on veeni valendik täielikult kasvanud.
Täielikku kirurgilist sekkumist (kõhuõõneoperatsiooni) nimetatakse flebolektoomiaks. Selle meetodi abil teeb kirurg jala naha täieliku sisselõike, et eemaldada kogu pindmine veen. Sellise operatsiooni näidustused on järgmised:
- suur maht veenilaiendeid;
- haigete anumate suur õõnsus (valendik) (üle 10 mm);
- tromboflebiit;
- suurte veenilaiendite olemasolu;
- troofiliste haavandite moodustumine patsiendil;
- minimaalselt invasiivse operatsiooni efektiivsuse puudumine.
Traditsioonilised ravimeetodid
Patoloogia algfaasis võite kasutada ka veenilaiendite ravimise rahvapäraseid meetodeid. Eelkõige võite koos ravimite raviga kasutada järgmisi rahvapäraseid ravimeid:
- Tomat on roheline. Õhukesed köögiviljaviilud asetatakse põletikuliste veenide piirkonda ja kinnitatakse sidemega. Selliseid rakendusi peate vahetama iga 2-3 tunni järel. Ravikuur on kuni seisundi selge paranemiseni.
- Kartul. Jalgadele kantakse värskelt pressitud kartulimahlas leotatud side. Kata pealt toidukilega. Selliseid rakendusi on kõige parem teha öösel, kuni patsiendi seisund paraneb.
- Õunaäädikas. Eelistatult omatehtud. Äädikas lahjendatakse vees (1 klaas vett ja 2-3 supilusikatäit äädikat). Sideme niisutatakse lahuses ja kantakse haigete veenide piirkonda. Öösel on side kinnitatud. Võite ka öösel selle lahusega jalgu lihtsalt määrida. On näidatud, et see võtab äädikavett ja sees. Lisage klaasi veele 1 spl õunasiidriäädikat ja teelusikatäis mett, et söögitoru äädikaga ei kõrvetaks (söögitoru seinad on hapetele väga vastuvõtlikud). Joo segu hommikul tühja kõhuga. Äädiku ravikuur on 30 päeva.
- Hobukastan. Taime lilled koguses 50 gr. valage 0, 5 liitrit alkoholi ja nõudke kaks nädalat pimedas kohas, perioodiliselt segu loksutades. Valmistoode filtreeritakse läbi võrgusilma ja juuakse päeva jooksul kolm korda, supilusikatäis korraga. Segu pestakse veega. Ravikuur on 7 päeva. Siis 14-päevane paus ja jälle seitsmepäevane kursus. Ravi vastavalt sellele skeemile viiakse läbi kuni infusiooni lõpuni. Siis saab seda uuesti valmistada ja ravirežiimi korrata.
- Takjas. Sellisel juhul kasutatakse taime värskeid lehti haiguse kõrvaldamiseks. Öösel määritakse haigeid jalgu Vishnevski salviga ja mähitakse peal takjaslehega. Kõik on fikseeritud sidemega ja pandud kompressioonsukad. Sidet kantakse kolm päeva, seejärel eemaldatakse see ja pestakse kõik maha. Sel viisil on võimalik ravida kogu suve, samal ajal kui värske takjas kasvab.
Tähtis:selline ravi on vastunäidustatud maomahla kõrge happesusega patsientidel.

järeldused
Tasub mõista, et veenilaiendid on enamikul juhtudel pöördumatu patoloogia. Seetõttu on nii oluline hoolitseda oma jalgade tervise eest. Eriti kui veenilaiendite tekkeks on geneetiline eelsoodumus. Piisab loobuda halbadest harjumustest, muuta oma igapäevane toitumine tasakaalus, rohkem kõndida ja juua päevas piisavalt puhast vett. Vähimate veenilaiendite sümptomite ilmnemisel on haiguse tüsistuste vältimiseks soovitatav viivitamatult ühendust võtta pädeva fleboloogiga. Pidage meeles, et teie ja jalgade sisemine tervis sõltub täielikult sinust. Ja kaasaegne meditsiin ja professionaali käed võivad imet teha.






















