
Inimestel on alajäsemete veenilaiendid sageli asümptomaatilised. Sageli on selle patoloogia ainsaks probleemiks jalgade esteetiline defekt, mis on põhjustatud väljaulatuvatest pindmistest veenidest. Sellisel juhul võib haigusega kaasneda valu või jalgade naha suurenenud tundlikkus. Olenevalt haiguse tõsidusest pakutakse patsiendile mittemedikamentoosset, medikamentoosset või kirurgilist ravi. Lisateavet veenilaiendite esimeste sümptomite, selle kulgemise ja tõhusate ravi- ja ennetusmeetodite kohta leiate meie materjalist.
Mis see on
Veenilaiendid on patoloogia, mille all kannatavad ainult inimesed. Loomadel seda probleemi ei esine, mis viitab sellele, et haigus on seotud püstise kehahoiakuga. Kui inimene tõusis jalule, hakkas põhiosa ringlevast verest paiknema allpool südametaset. Sel juhul luuakse kõik tingimused vere halvemaks ringlemiseks vastupidises suunas, mis toob kaasa stagnatsiooni.
Statistika kohaselt on mõned venoosse süsteemi häired täheldatud 80% arenenud riikide inimestest. Veelgi enam, üha sagedamini leitakse sarnaseid probleeme noortel inimestel. Suure tõenäosusega on üheks põhjuseks, miks veenilaiendid "nooruvad", istuv eluviis, mis aitab kaasa ainult stagnatsioonile.
Huvitav on see, et alla 20-aastaste vanuserühmas esinevad alajäsemete veenilaiendid sama sagedusega nii meestel kui naistel. Kuid pärast 20. eluaastat hakkavad haigestumuse struktuuris ülekaalus olema naised. Selle põhjuseks on rasedus ja sünnitus, mis on tõsine tegur veenihaiguste tekkes.
Veenilaiendite omadused, põhjused ja tekkemehhanism

Alajäsemete veenilaiendite tekke täpsed põhjused on siiani teadmata. Praegu arvatakse, et haigus on põhjustatud alajäsemete veenide klapiaparaadi kaasasündinud või omandatud defektidest.
Takistusteta tõusvas verevooluks läbi veenide on vajalik veeniklappide hästi koordineeritud töö. Need klapid avanevad ainult ülespoole voolavale verele. Kuid klapi defektiga on võimalik ka osaline laskuv verevool. Nii tekib venoosne puudulikkus, mis väljendub turse, jalalihaste krampide ja venoossete veresoonte laienemises.
Leukotsüüdid võivad samuti olla seotud veenilaiendite tekke patogeneesiga. Seda küsimust uuritakse praegu aktiivselt. Eeldatakse, et leukotsüütide pikaajalisel akumuleerumisel veresoonte kudedes (eriti klapiaparaadi piirkonnas) areneb põletikuline protsess, mis levib mööda venoosset voodit.
Kuna venoossed klapid on allutatud pidevale mehaanilisele pingele, areneb põletik eriti kiiresti veeniklapi aparaadi piirkonnas.
Praegu elab valdav enamus arenenud riikide inimesi istuvat eluviisi. Aga miks siis kõigil ei ole veenilaiendeid? Mõelge peamistele riskifaktoritele, mis aitavad kaasa selle patoloogia ilmnemisele:
- Pärilikud tegurid. . . Hoolimata asjaolust, et spetsiifilisi pärilikke mehhanisme, mis on seotud veenilaiendite tekkega, pole veel kindlaks tehtud, nõustub enamik eksperte sellise teguri olemasoluga. Samas leidub veenilaiendite tekkes kaalukaid vastuargumente pärilikkuse kohta. Näiteks on see veenilaiendite levimus etniliste aafriklaste ja Aafrika immigrantide seas, kes lahkusid USA-sse elama. Kui veenilaiendite levimus istuvate aafriklaste seas on umbes 0, 5%, siis väljarändajate seas ulatub see näitaja 20% -ni. Need arvud näitavad, et vähemalt pärilikud tegurid ei ole ainsad haiguse arengus ja tõenäoliselt ei domineeri.
- Rasvumine. . . Ohustatud on ülekaalulised ja rasvunud inimesed. Oluline on märkida, et rasvumine aitab kaasa veenilaiendite tekkele nii veresoonte stressi suurenemise kui ka teiste veresooni mõjutavate haiguste (suhkurtõbi, hüpertensioon jt) ohu tõttu.
- Rasedus. . . See on üks ilmsemaid tegureid alajäsemete veenilaiendite tekkes. Sel juhul on peamisteks riskiteguriteks tsirkuleeriva vere mahu suurenemine, samuti retroperitoneaalsete veenide kokkusurumine emakas areneva loote poolt. Epidemioloogiliste uuringute kohaselt suurendab teine ja järgnevad rasedused veenilaiendite tekke tõenäosust oluliselt. Pärast esimest rasedust on veenilaiendite tõenäosus jalgades väike.
- Hormonaalne tasakaalutus. . . Hormoonid osalevad enamiku haiguste patogeneesis. Nende patoloogiate hulka kuuluvad veenilaiendid. See probleem puudutab eriti naisi, kes kasutavad hormonaalseid rasestumisvastaseid vahendeid, samuti kes kasutavad hormoonasendusravi teatud haiguste (nt osteoporoosi) raviks või menopausieelsel perioodil. On kindlaks tehtud, et naissuguhormoonid (eelkõige östrogeenid ja progesteroon) vähendavad veresoonte toonust ja hävitavad kollageenikiude. Seega on veenide sein patoloogiliselt laienenud.
- Elustiil. . . Inimese elustiil mõjutab haiguse kulgu suuresti. Istuv eluviis, samuti pikaajalise seismise või istumisega seotud töö (näiteks turvamehed, autojuhid, kontoritöötajad, teenindustöötajad jt) aitavad kaasa veenilaiendite tekkele. Tähelepanu tuleks pöörata ka toitumisele. Piisava koguse köögiviljade ja puuviljade puudumine toidus halvendab veresoonte seinte seisundit.
Alajäsemete veenilaiendite staadiumid
Praegu kasutatakse alajäsemete veenilaiendite mitut klassifikatsiooni. 1994. aastal vastu võetud rahvusvahelist klassifikatsiooni CEAP peetakse üldtunnustatud. CEAP on lühend, kus iga täht vastab liigituskategooria nimele:
- C (kliiniline)- haiguse kliiniline klass (mõjutatud veenide tüüp, pigmentatsiooni olemasolu, ekseem, troofilised haavandid).
- E (etioloogiline)- haiguse etioloogia (kaasasündinud, primaarne, sekundaarne).
- A (anatoomiline)- patoloogia anatoomiline lokaliseerimine (pindmised või perforeerivad veenid).
- P (patofüsioloogiline)- häire tüüp (venoosne refluks, obstruktsioon või mõlema kombinatsioon).
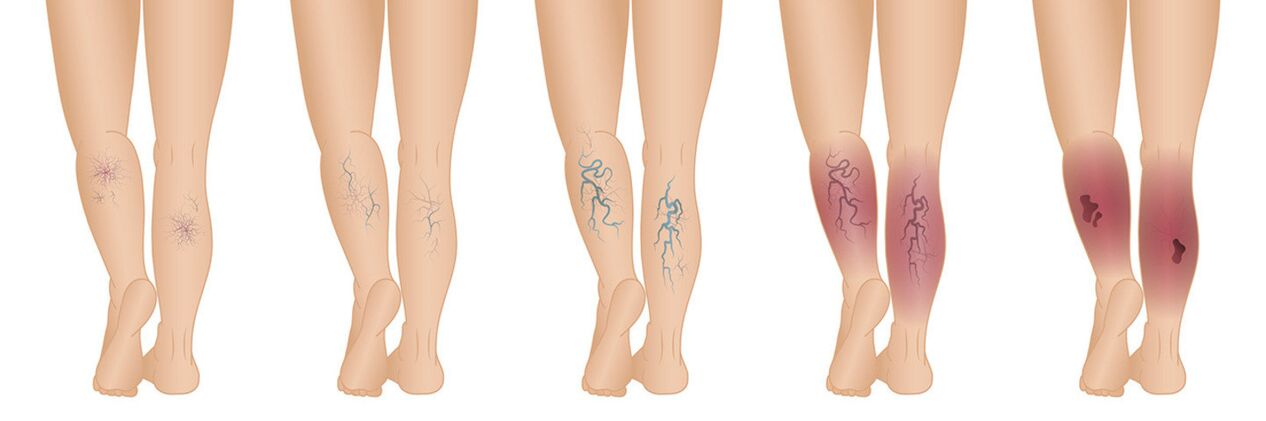
Haiguse kulg toimub kuues etapis:
- Null etapp. . . Veenilaiendite kõige varasem staadium, kus isegi arstid ei suuda usaldusväärselt diagnoosi panna. Selles etapis puuduvad haiguse välised tunnused. Ultraheli diagnostika ei näita patoloogia olemasolu. Samal ajal on nullfaasis inimene mures selliste sümptomite pärast nagu turse, jalgade raskustunne, aga ka krambid, mis viitavad veresoonte probleemidele.
- Esimene aste. . . Juba haiguse esimeses staadiumis on jalgade naha pinnal nähtavad ämblikveenid, mille läbimõõt on alla 1 millimeetri. Keskmise suurusega veenide läbimõõt võib suureneda kuni 3 mm. Selles etapis ei suuda arstid alati õiget diagnoosi panna, kuna selliste tärnide olemasolu ei viita alati veenilaienditele.
- Teine etapp. . . Selles etapis võivad veenid tekkida ja kaduda sõltuvalt tingimustest. Näiteks ilmnevad veenid selgelt pärast pikaajalist istumist, seismist või raskete esemete tõstmist. Veenilaiendite veenide läbimõõt selles etapis on 3 mm või rohkem. Teises etapis tekivad sageli verehüübed.
- Kolmas etapp. . . Kui haiguse eelmistes etappides tekkis ja kadus jalgade turse, siis kolmandas etapis muutub turse püsivaks. Kõige tugevam on jalgade turse õhtul.
- Neljas etapp. . . Selles etapis toimuvad olulised troofilised muutused. Eelkõige on kahjustatud veenide lähedal kudede toitumine häiritud. Patsiendil tekivad nahal sellised muutused nagu lipodermatoskleroos (nahaaluse rasvkoe põletik), ekseem, samuti naha tumenemine või värvimuutus. Haiguse neljanda etapi jaoks on iseloomulikud pigmendimuutused. Näiteks võib nahk kahjustatud veresoonte piirkonnas muutuda pruuniks ja isegi mustaks, mis näitab pigmentide kontsentratsiooni selles piirkonnas. Võimalik on ka vastupidine olukord, kui patoloogilise protsessi tõttu ei satu pigment kahjustatud piirkonda, mis toob kaasa kahvatu nahatooni. Kui selles etapis veenilaiendeid ei ravita, süveneb probleem ainult troofiliste haavandite edasise ilmnemisega.
- Viies etapp. . . Selles haiguse staadiumis tekivad lisaks ülaltoodud sümptomitele ka troofilised haavandid, mis paranevad kiiresti. Kui te ei võta ravimeetmeid, ilmnevad haavandid ikka ja jälle.
- Kuues etapp. . . Ilmuvad mitteparanevad troofilised haavandid. Mõjutatud piirkonnas tõuseb temperatuur märgatavalt ja haavadest võib välja voolata mäda.
Ei tasu oodata viimaste staadiumide arengut – teiseks tuleks minna arsti juurde, et registreerida ja jälgida haiguse dünaamikat. Mõnikord taanduvad sümptomid iseenesest ja mõnikord progresseeruvad kiiresti. Seetõttu on oluline olukorda jälgida, et õigeaegselt tegutseda.
Sümptomid

Mõelge alajäsemete veenilaiendite peamistele sümptomitele haiguse erinevatel etappidel:
- Valu. . . See on haiguse varaseim märk. Kuna valu on mittespetsiifiline sümptom, on ainult selle sümptomi põhjal võimatu diagnoosi panna. Alajäsemete veenilaiendite korral paikneb valu sageli mööda veenitüvesid.
- Jalad jalgades. . . Kehtib ka varajaste sümptomite korral, samal ajal kui naha veenid pole veel nähtavad. Sageli kaasneb kuumatundega ka tuikav valu.
- Krambid ja sügelus lihastes. . . Kõige sagedamini häiritakse öösel.
- Jalgade turse. . . Haiguse algstaadiumis on turse väike ja mööduv. Reeglina ilmuvad nad õhtul ja kaovad hommikul. Kuid haiguse progresseerumisel suureneb raskusaste ja need muutuvad püsivaks.
- Naha värvimuutus. . . Reeglina tumeneb veenilaiendite korral alajäsemete nahk. Mõjutatud veenide piirkonnas muutub nahk pruuniks. Haiguse kaugelearenenud staadiumis ilmnevad ekseem ja dermatiit. Veenilaiendite lõppstaadiume iseloomustab troofiliste haavandite ilmnemine. Esialgu on need paranevad haavandid, kuid hiljem tekivad mitteparanevad haavad.
- Vaskulaarsed ämblikud. . . Meditsiinilises kirjanduses nimetatakse selliseid tärnisid telangiektaasiateks. Mõnel inimesel võivad veenilaiendid piirduda ämblikukujuliste veenidega, ilma et need areneksid suuremateks.
- Väändunud laienenud veenid. . . Veenilaiendite kõige iseloomulikum tunnus on väändunud laienenud veenid jalgade pinnal.
Suvel muutuvad veenilaiendite sümptomid tugevamaks. Selle põhjuseks on kõrge ümbritseva õhu temperatuur, mis juba aitab kaasa veenide laienemisele. Seetõttu on kõige kuumematel tundidel, kella 10–16, kõige parem viibida hästi ventileeritavas kohas.
Millal pöörduda arsti poole
Arsti poole peaksite pöörduma juba haiguse esimeste sümptomite korral - valu, turse või ämblikveenide ilmnemine. Kuna veenilaiendeid on varajases staadiumis raske diagnoosida, võidakse see esialgu valesti diagnoosida. Patsient peab hoolikalt jälgima jalgade seisundit ja regulaarselt jälgima fleboloogi.
Diagnostika
Alajäsemete veenilaiendite diagnoosimine taandub järgmistele tegevustele:
- Jalgade naha välimine uurimine;
- Doppleri ultraheli;
- veenide kahepoolne skaneerimine;
- Flebograafia.
Ravi omadused
Alajäsemete veenilaiendeid ravitakse nii konservatiivsete kui ka kirurgiliste meetoditega. Konservatiivne ravi piirdub järgmiste tegevustega:
- Narkootikumide ravi. . . See on ravimite võtmine, mis parandavad venoossete seinte toonust. Samuti on patsiendile ette nähtud ravimid, mis vähendavad kapillaaride läbilaskvust ja parandavad vere mikrotsirkulatsiooni. Kui on verehüüvete oht, siis määratakse ka antikoagulante.
- Kompressioonteraapia. . . See on spetsiaalsete kompressioonsukkide kandmine, mis vähendab jala koormust. Kasu on see, et koormust on võimalik ühtlaselt jaotada ka suure füüsilise koormuse korral. Kompressioonrõivaste kasutamisel saab vältida ummistumist ja turset.
- Ravivõimlemine ja elustiili muutused. . . Patsiendil soovitatakse jalgade pingete leevendamiseks võimlemist. Oluline on vältida pikaajalist istumist või seismist. Kui peate tööl pikka aega seisma või istuma, peate sagedamini pause tegema.
Kui veenilaiendite konservatiivne ravi ei anna oodatud tulemusi, otsustatakse kirurgiline sekkumine. Enamasti on need minimaalselt invasiivsed sekkumised, sealhulgas:
- Skleroteraapia- kahjustatud anuma seinu liimivate ainete sisestamine veeni. See ravi viib ämblikveenide resorptsioonini.
- Laserkoagulatsioon- laservalgusjuhi viimine veeni ja seinte kiiritamine laseriga, mis toob kaasa ka seinte liimimise ja veresoone edasise resorptsiooni.
- Raadiosageduslik ablatsioon- veenide liimimine kõrgsagedusvoolu abil.
- Flebektoomia- Mõjutatud veenide eemaldamine, mille puhul vereringe on halvenenud 90%.
Mõnes riigis saate kohustusliku tervisekindlustuse alusel operatsioonile tasuta minna. Kuid see ei ole tõsi, et igal pool pakutakse kõiki kohustusliku kindlustuse toiminguid. Igal juhul abi antakse, kuid tuleb uurida, kas tegemist on tavapärase eemaldamise või laseriga.
Vastunäidustused veenilaiendite korral
- Istuv eluviis. . . Oluline on vältida pikaajalist istumist või seismist. Füüsiline aktiivsus aitab vältida veenide ummistumist.
- Jooksmine ja jõuline treening. . . Füüsilise tegevusega on oluline mitte üle pingutada. Kui teil on veenilaiendid, on kõndimine kindlasti parem kui jooksmine.
- Tasakaalustamata ja ebatervislik toitumine. . . Rämpstoidust tuleb loobuda, isegi kui tundub, et tervis lubab. Piirata tuleks maiustuste, pooltoodete, aga ka rikkalike lihapuljongide ja suitsuliha tarbimist. Kuid oleks hea mõte süüa rohkem köögivilju ja puuvilju.
- Mullivannid ja dušid. . . Inimestele, kellel on jäsemete vaskulaarprobleemid, on liiga kuumad ja pikad veeprotseduurid vastunäidustatud.
Veenilaiendite tüsistused
Veenilaiendeid võivad komplitseerida troofilised haavandid, flebiit (veenide põletik) ja süvaveenide tromboos. Viimane on verehüüvete teke süvaveenides, mis ohustab inimelu.
Järeldus
Alajäsemete veenilaiendite sümptomid ei ilmne reeglina kohe. Erinevatel inimestel on erinevad ilmingud. Näiteks mõnikord selle patoloogiaga ei esine turset või kohalikku temperatuuri tõusu ega valu. See ei tähenda sugugi, et haigust poleks. Õigeaegne visiit arsti juurde aeglustab oluliselt haiguse progresseerumist või isegi peatab selle, vältides troofiliste muutuste teket.






















